
Les personnes atteintes de cancers ou de pathologies chroniques, les victimes silencieuses de la pandémie

La crise sanitaire et ses confinements ont engendré des retards dans toute la chaîne de soins. L’impact sur la santé, notamment celle de personnes souffrant de cancers et de pathologies chroniques, pourrait être important. Les premières données commencent à émerger.
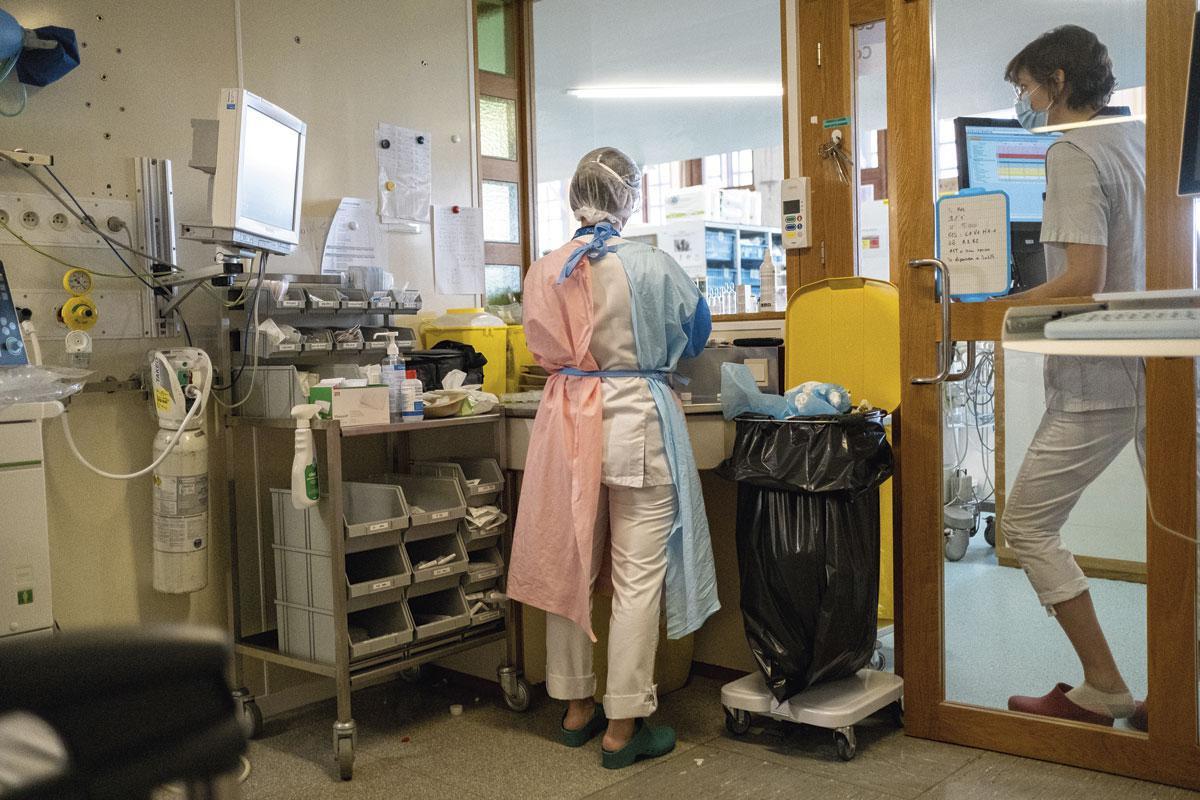
« Docteur, je ne voulais pas vous déranger… » Combien de fois les médecins généralistes ont-ils entendu cette phrase durant ces deux dernières années de pandémie? Le docteur Hubert Jamart, installé dans la vallée de la Vesdre, à Trooz, reste préoccupé pour ses malades chroniques, diabétiques, insuffisants cardiaques, avec qui il a quasiment perdu contact au cours des vagues épidémiques. « On les a vus arriver avec une peur d’être contaminés, de se mettre en danger, constate le généraliste. Ils se sont également dit qu’il y avait plus souffrant qu’eux, qu’il fallait laisser la place aux malades du Covid ; ils se sont exclus eux-mêmes, de crainte de déranger ou d’être mal accueillis. » Aujourd’hui, Hubert Jamart estime que 10% à 15% de sa patientèle fait défaut. Il tente de reprendre contact avec chacun d’eux. Un travail d' »archiviste », long et énergivore. Au coeur de sa région, touchée par le virus, puis par les inondations, le généraliste voit aussi nombre de patients en état d’épuisement. « J’observe beaucoup de creux réactionnels et d’états dépressifs« , poursuit le médecin, qui craint aussi les conséquences psychologiques qu’on ne pourra pas chiffrer.
A la fin mai 2021, les hôpitaux n’avaient pas encore absorbé la totalité des patients qui n’avaient pas pu être traités pendant les trois premières vagues.
Des constats partagés par de nombreux confrères, selon Paul De Munck, président du Groupement belge des omnipraticiens (GBO), principal syndicat des médecins généralistes: des patients chroniques, ou plus généralement fragiles, ont disparu des radars, d’autres se montrent trop discrets. « Mais nous manquons d’éléments solides, parce qu’il n’existe aucun système d’informatisation des données des cabinets médicaux et, donc, ni tableaux de bord ni baromètre. »
Il n’y a pas que dans les cabinets des généralistes que la situation inquiète. Pour faire face à la pandémie et pouvoir accueillir les patients touchés par le Covid-19, qui, à ce jour, a causé la mort de plus de trente mille personnes en Belgique – en outre, près de 113 000 patients ont dû être hospitalisés, dont un grand nombre en soins intensifs -, les établissements hospitaliers ont dû réorganiser leurs services, réaffecter leurs capacités de lits en réanimation, déprogrammer des opérations chirurgicales, tout en maintenant un minimum d’activités pour les autres malades. Un report qui concerne tout le territoire.
Pas encore de rattrapage
Deux ans après le début du confinement, l’impact de la pandémie de Sars-CoV-2 sur la prise en charge d’autres pathologies est encore difficile à estimer, mais les premières données commencent à émerger. Les chiffres sont comptabilisés jusqu’en juin 2021, au plus loin, soit avant les quatrième et cinquième vagues. Des épisodes au cours desquels les hôpitaux ont à nouveau déclenché les phases 1A, puis B, et qui viendront alourdir encore la facture, déjà pesante, des trois premières vagues: pertes de chances par rapport au pronostic attendu pour des patients atteints d’un cancer, d’une maladie chronique mais aussi de pathologies bénignes compliquées du fait de retards à la prise en charge.
« La question des dommages collatéraux constitue un sujet de préoccupation« , souligne Marcel Van der Auwera, chef du département Aide médicale urgente au SPF Santé publique. « A la fin mai 2021, les hôpitaux n’avaient pas encore absorbé la totalité des patients qui n’avaient pas pu être traités pendant les trois premières vagues », ajoute Jean-Luc Demeere, président du Groupement belge des spécialistes (GBS).
La crise sanitaire a considéra-blement ralenti les diagnostics et la prise en charge. Il faut s’attendre à une épidémie de cancers.
Ces risques avaient pourtant été mis en évidence dès les premières semaines de la crise sanitaire, et les chiffres sont en effet éloquents. L’Unité audit hôpitaux – issue d’une collaboration entre l’Institut national d’assurance maladie- invalidité (Inami), le SPF Santé et l’Agence fédérale des médicaments et des produits de santé (AFMPS) – a étudié les retards dans la chaîne de soins. Pour ce faire, elle a comparé le nombre de prestations effectuées en 2020 et 2021 (jusqu’à mai inclus) avec celles des années précédentes (2018 et 2019). L’étude, livrée en décembre 2021, dresse les arriérés accumulés au sein des prestations médicales essentielles, mixtes – les soins qui peuvent être prioritaires ou non, selon le patient – et non essentielles. La chirurgie dans son ensemble a été touchée, accusant un retard de 10% à 15%. Les plus grands retards se situent en chirurgie vasculaire (28%) et en chirurgie oto-rhino-laryngologique (40%). Il n’y a pas encore de rattrapage. Les activités de transplantation d’organe accusent, elles aussi, un net ralentissement: un retard de 20% pour les greffes rénales (qui peuvent être différées grâce à la dialyse) et de 19% pour les greffes cardiaques (considérées comme des urgences immédiates) et cardiopulmonaires, alors que le nombre de greffes augmente habituellement, d’année en année, de 5% à 10%.
En médecine interne, la pneumologie (21%) et la gériatrie (20%) sont les plus affectées. Le document pointe aussi une « zone aveugle » inquiétante: celle de l’accès aux examens de diagnostic qui s’est révélé très difficile, voire impossible, parce que ce type d’investigation nécessite soit du personnel (anesthésistes, pneumologues, infirmiers), soit du matériel (respirateurs), absorbés par les malades du Covid. La colonoscopie totale avec biopsie et la bronchoscopie avec biopsie, par exemple, affichent des retards de 18% et de 16%. Or, « des biopsies tardives peuvent mener à un diagnostic tardif ou à un report de traitements de cancers et peuvent ainsi influencer négativement le pronostic », souligne l’étude.
Manque de personnel
Rattraper ce retard sera très long. En Belgique, il faudrait plus d’un an pour récupérer les soins essentiels et mixtes si on augmentait l’activité chirurgicale de 5%, et au moins 4,5 ans pour les soins non essentiels. Ça, une fois encore, c’était en mai 2021 et les auteurs de l’audit ignorent, à ce jour, les possibles complications des patients qui n’ont pas été pris en charge à la suite de retards dans les soins réguliers. « Cependant, après deux ans de pandémie, la capacité de rattrapage se réduit, commente Marcel Van der Auwera. Depuis cinq mois, on se maintient sur une moyenne de deux mille hospitalisations liées au Covid. Un patient Covid représente 25% de charge de travail supplémentaire. Les soignants sont épuisés. »
Car à l’hôpital, on n’est jamais revenu à 100% de l’activité normale depuis la première période de crise pandémique. Pénurie de personnel, absentéisme… L’équation n’a plus rien à voir, aujourd’hui, sans oublier les heures supplémentaires et les congés pour le personnel, que tous les établissements tentent de maintenir. Le phénomène se confirme à l’échelle nationale. Selon les estimations communiquées par Marcel Van der Auwera, le manque de personnel soignant atteint 10% à 15%. « Aujourd’hui, les activités ont repris à 90%, estime Gauthier Saelens, directeur général du Grand hôpital de Charleroi. On sort d’une cinquième vague douloureuse, entraînant de l’absentéisme: de 12%, le taux se situe à présent à un peu moins de 5%. » L’hôpital se heurte, lui aussi, à des patients qui se sont éloignés des soins. « L’inquiétude porte sur la baisse de fréquentation de services hospitaliers d’oncologie et de gastroentérologie. Il s’agit de personnes qui ne se présentent pas dans le cadre d’un dépistage organisé ou, en gastro, de patients nécessitant un suivi régulier », relate Gauthier Saelens, qui précise que toutes les filières de soins sont accessibles.
D’autres études commencent à mesurer les effets à court terme de la désorganisation du système de santé sur les maladies chroniques. Ainsi, l’ Agence intermutualiste, la plateforme des sept mutuelles belges, a analysé, dans une étude présentée en février, la délivrance de médicaments visant à traiter l’hypertension, le diabète et les affections respiratoires, entre 2019 et 2020. Des conséquences sont déjà palpables. En 2020, l’organisme constate une diminution de 6% de nouveaux consommateurs (quelque 18 000 personnes) de médicaments contre l’hypertension et une baisse de 7,4% (quelque 7 000 personnes) concernant le diabète. Dans le même temps, le nombre de personnes ayant arrêté de consommer ces médicaments a augmenté de 5% dans les deux groupes. Autrement dit, des nouveaux patients souffrant d’hypertension artérielle et de diabète n’ont ni été diagnostiqués ni traités en 2020. D’autres ont abandonné leur traitement. Pire, il n’y a pas eu, en 2020, de mouvement de rattrapage: ces patients sont passés sous les radars et n’ont pas été pris en charge plus tard. Qu’en sera-t-il à plus longue échéance? Il manque encore de données et l’étude n’exclut pas que cet effet de rattrapage ait pu avoir lieu en 2021. « Le message qu’on veut faire passer auprès des médecins, des généralistes, mais aussi auprès des patients, est: faites attention, des maladies chroniques n’ont pas pu être détectées, indique Marijke Van Duynslaeger, autrice de l’étude. Tant l’hypertension que le diabète ne sont pas des affections dont on se plaint. Bien souvent, le diagnostic est posé par hasard. »
Un plan national
En neurologie et en cardiologie, « il y a des dégradations, avance Jean-Luc Demeere. Ce que me disent mes confrères, c’est qu’ils voient arriver des patients avec des pathologies plus complexes et des complications. » Autre constat, rapporté par l’Union professionnelle des chirurgiens belges (UPCB): une recrudescence des formes graves d’appendicites et de cholécystites (une inflammation de la vésicule biliaire), avec des chirurgies plus lourdes. Les craintes s’expriment aussi en oncologie. Selon l’Unité audit hôpitaux, « la plupart des prestations oncologiques sont généralement assez bien préservées« . Ce qui, pour autant, ne rassure pas le Pr Vincent Donckier, chef du service de chirurgie à l’Institut Bordet, le centre du cancer de l’ULB: « C’est en amont que se situe le problème. On sait que la crise sanitaire a considérablement ralenti les diagnostics de cancer et la prise en charge des patients. Il faut s’attendre à une épidémie de cancers. »
Une « zone aveugle » inquiétante: celle de l’accès aux examens de diagnostic qui s’est révélé très difficile, voire impossible.
Ici, aussi, on tente de chiffrer l’ensemble des retards. La fondation Registre du cancer, qui observe quotidiennement la prévalence de la maladie, a mesuré l’impact du Covid-19 sur la base des données des laboratoires d’anatomo- pathologie – quand un cancer est suspecté, une biopsie ou une ponction cytologique est souvent pratiquée. Résultat: selon ses dernières données, mises à jour en août dernier, on observe un déficit de quatre mille diagnostics en 2020. « Au cours des huit premiers mois de 2021, on note encore un nombre de diagnostics plus faible qu’attendu, en comparaison avec la même période de 2019 », atteste Julie Francart, directrice adjointe. Les types de cancer diagnostiqués varient eux aussi. Si à la fin 2020, la grande majorité des diagnostics non posés étaient des cancers de la tête et du cou (- 14%), l’impact est plus limité en 2021 (- 3%). En 2021, les diminutions les plus fortes de diagnostics ont été observées pour le cancer de la vessie et du rein (respectivement – 15% et – 12%). Certains cancers fréquents, tels que les cancers de la prostate, du poumon et de la peau (mélanome et non-mélanome), montrent une augmentation des diagnostics entre janvier et août 2021, par rapport à la même période en 2019.
Quel peut être la répercussion des retards de diagnostic sur la mortalité? « Cela reste difficile à chiffrer et ne sera réellement visible que dans les prochains mois et les prochaines années », admet Vincent Donckier. Une récente analyse a passé en revue toutes les études publiées entre 2000 et 2020 (à lire dans le British Medical Journal du 4 novembre 2020). Verdict: pour chaque mois de retard de diagnostic, le risque de décès augmenterait de 6% environ, dans les années à venir, pour les cancers du sein, du côlon, de la vessie, de la prostate, du poumon et ORL. Un report équivalent, dans le cas d’un traitement systémique (chimiothérapie, par exemple) ou d’un traitement par radiothérapie ferait croître ce risque de 13%. « La surmortalité n’apparaîtra que dans les années à venir, remarque le spécialiste. Malheureusement, ceci a été clairement annoncé par différents modèles prédictifs. On détectera les tumeurs plus tardivement et on les traitera à un stade plus avancé, avec une diminution des possibilités thérapeutiques et de leur efficacité. Plus on tarde à mener une opération à visée curative, plus les chances de guérison se réduisent. » « Face à cette vague de cancers », lui et ses confrères en appellent à un vaste plan national post-Covid, doté de moyens suffisants.
Vous avez repéré une erreur ou disposez de plus d’infos? Signalez-le ici