Sept seniors sur dix prennent des médicaments inappropriés

Une étude de la Mutualité chrétienne pointe l’usage trop fréquent de médicaments inadaptés pour les seniors. Un problème de santé publique non négligeable compte tenu du vieillissement de la population.
A la côte ou dans le sud-est de Bruxelles: c’est là qu’ils s’y sentent le mieux, là qu’ils sont les plus nombreux. Les seniors, repris dans les statistiques comme les plus de 65 ans, représentaient en 2021 un Belge sur cinq, alors que l’âge moyen de l’ensemble de la population résidant en Belgique s’élève à 42 ans (il était d’un peu moins de 41 ans en 2011). En Flandre, l’âge moyen est passé de 41,7 ans en 2011 à 43 ans dix ans plus tard, en Wallonie de 40,4 ans à 41,7 ans. A Bruxelles, en revanche, rien n’a changé: l’âge moyen avoisine toujours les 38 ans.
En dix ans également, le taux de dépendance vieillesse, soit le rapport entre le nombre de personnes âgées de 65 ans et plus et celui des 15-64 ans, a évolué de 26% à 30%. Il n’est que de 19% en Région de Bruxelles-Capitale (20% en 2011), mais passe à 30% en Wallonie (25% en 2011) et atteint jusqu’à 33% en Flandre (28% en 2011).
En peu de temps, le Belge a pris quelques rides. Et cette tendance démographique n’est pas près de ralentir. Les projections de Stabel, l’Institut de statistique, à l’horizon 2070 montrent que si la population d’âge actif devrait demeurer relativement stable, le nombre de personnes âgées, lui, continuera de croître dans les années à venir, et de manière encore plus forte qu’au cours des dernières années. Dès lors, le coefficient de dépendance des personnes âgées connaîtra une hausse importante. En 2070, l’espérance de vie atteindra en moyenne 89,8 ans pour les femmes et 88,1 ans pour les hommes. Si en 2024, il y avait 28 personnes de 67 ans et plus pour 100 personnes de 18 à 66 ans, ce nombre passera à 37 en 2040 et à 43 en 2070.
L’augmentation du nombre de personnes souffrant de maladies chroniques et de déficiences cognitives et fonctionnelles liées à une espérance de vie plus longue s’accompagnera forcément d’une demande croissante de soins et d’aides. Selon l’Agence intermutualiste (AIM), quatre séjours à l’hôpital sur dix concernent des patients de plus de 65 ans, alors qu’ils ne représentent que 19% de l’ensemble de la population. Cependant, la durée du séjour a tendance à diminuer, au profit des hospitalisations de jour qui, elles, sont en hausse.

Liste noire des cachets
De nombreuses études ont été menées dans le but d’anticiper les effets du vieillissement de la population sur le budget et l’organisation des soins de santé. La Mutualité chrétienne (MC) s’est penchée sur le recours aux soins des 65 ans et plus et sur ce qui peut être amélioré tant en matière d’accessibilité à ces soins que de leur bonne utilisation. Dans ce rapport, l’organisme relève plusieurs problèmes liés à cette catégorie particulière de patients que sont les seniors. L’un des plus inquiétants étant la consommation excessive de médicaments, notamment de somnifères.
Pour l’année 2023, le volume moyen de médicaments consommés quotidiennement est de 1.338 DDD (Defined Daily Doses, notion de volume de traitement basée sur la quantité moyenne d’un médicament nécessaire pour traiter durant un jour un patient adulte) mais 25% des seniors en consomment une quantité nettement plus élevée: au moins 1.875 DDD. Les hommes un peu plus que les femmes (1.389 DDD et 1.298 DDD), les plus âgés (85 ans et plus) davantage que les plus jeunes (65-74 ans). Ce qui inquiète particulièrement la mutualité, c’est le volume de médicaments inappropriés qu’ingurgitent les seniors. Il existe en effet une liste européenne des médicaments potentiellement inappropriés (MPI) ou qui méritent une vigilance chez les personnes âgées en raison des importants effets secondaires qu’ils peuvent provoquer.
En font partie les antalgiques, les anticoagulants, les antihypertenseurs, les diurétiques ou encore les antiparkinsoniens. Au cours de l’année 2023, près de sept personnes âgées de plus de 65 ans affiliées à la MC ont consommé l’un ou l’autre médicament figurant sur cette liste. Un taux déjà élevé qui grimpe en flèche chez les résidents des maison de repos (MR) et des maisons de repos et de soins (MRS): près de huit patients sur dix consomment ces cachets. La proportion est la même pour les seniors qui vivent toujours chez eux et qui reçoivent des soins à domicile. Elle est en revanche un peu moins importante, six sur dix, pour ceux qui vivent chez eux mais qui ne reçoivent pas de soins à domicile. Au total, alerte la MC, le volume de médicaments inappropriés consommés journalièrement est de 322 DDD.
Non seulement les seniors prennent trop de médicaments, mais certains ne devraient pas être pris simultanément.
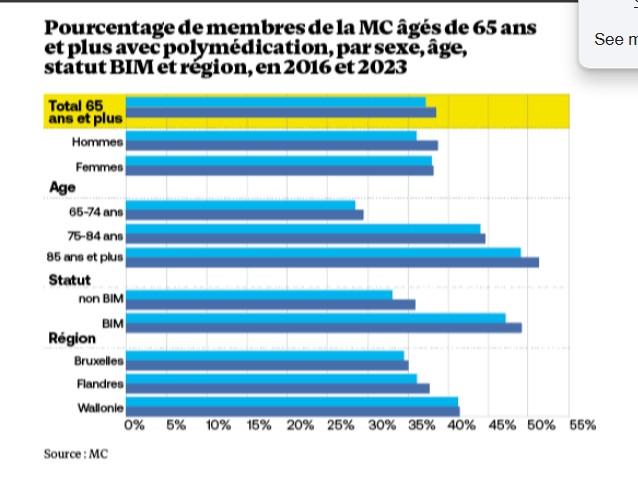
Le nombre, leur nature, mais aussi la variété. Non seulement les seniors prennent trop de médicaments, et pas forcément les bons, mais certains de ces cachets ne devraient pas être pris simultanément. Le phénomène de polymédication, lorsque plus de cinq médicaments différents sont consommés chaque jour, est observé chez 38% des affiliés de plus de 65 ans, révèle l’étude des MC.
Comme pour les unités de DDD, ce sont les personnes résidant en maison de repos, maisons de repos et de soins et celles qui reçoivent des soins infirmiers chez elles qui sont les plus concernées par la polymédication. C’est aussi le cas pour les bénéficiaires des interventions majorées (BIM) et davantage en Wallonie que dans les autres Régions (voir graphique).

«La polymédication est l’un des principaux problèmes chez les personnes âgées. En effet, les pépins de santé tendent à se condenser en fin de vie: diabète, problèmes cardiaques ou intestinaux… Le fait de prendre plusieurs molécules augmente le risque de créer des interférences. Or, la Belgique reste un pays où l’on prescrit beaucoup et où certains médicaments sont encore considérés comme des supports au bien-être et au confort», soulève Elise Derroitte, vice-présidente de la MC.
Le chiffre des 38% des seniors concernés par la polymédication est aussi à mettre en lien avec le vieillissement de la pharmacopée. «Certaines anciennes molécules ont été remplacées par d’autres, plus efficaces, mais le traitement des personnes âgées n’est pas toujours adapté en conséquence, regrette Elise Derroitte. Il n’est pas rare qu’ils le prennent depuis plus de dix ans. Ou que les personnes âgées elles-mêmes se montrent rétives aux changements de médicaments, notamment par crainte de commettre des erreurs dans la prise journalière.» Pour rassurer les patients et limiter le risque d’erreurs dans la prise de cachets, un projet de pilulier électronique qui serait utilisé dans les maisons de repos est en cours d’examen.
4
séjours à l’hôpital sur dix concernent des patients de plus de 65 ans, alors qu’ils ne représentent que 19% de l’ensemble de la population.
Partage de données
Les transferts que peut effectuer une personne âgée, de chez elle à l’hôpital, d’un centre de revalidation à une maison de repos, multiplient les risques de voir la liste de médicaments ou de mauvaises interactions médicamenteuses possibles s’allonger.
En ce qui concerne le suivi des prescriptions, différentes stratégies ont déjà été mises en place, expose Jean Macq, professeur de santé publique à l’UCLouvain. L’outil Stopp-Start, par exemple, permet grâce à une série de critères de détecter les prescriptions médicamenteuses potentiellement inappropriées chez la personne de 65 ans. Dans ses futurs développements, il pourrait être directement relié au dossier médical et émettre un signal d’alarme quand le médicament prescrit n’est pas approprié.
Pour diminuer la quantité de somnifères qu’avalent chaque jour des milliers de Belges, le gouvernement fédéral compte impliquer davantage les pharmaciens. Ceux-ci auront pour mission d’aider les patients à arrêter progressivement de consommer des benzodiazépines, responsables d’importants effets secondaires comme la somnolence, la perte de mémoire ou d’équilibre. Pour une personne âgée, une simple chute peut être lourde de conséquences sur le plan de la mobilité. Depuis 2023, les patients qui prennent au moins cinq médicaments pour des maladies chroniques peuvent déjà demander à leur pharmacien une évaluation de leur médication, afin de vérifier si certaines molécules peuvent être remplacées ou supprimées. Le problème est que cette possibilité est peu connue des patients concernés.
Lire aussi | 6 changements pour votre santé en 2025
Toujours dans l’optique de mieux prescrire et de mieux administrer, des projets pilotes de concertation médico-pharmaceutique réunissent les pharmaciens d’officine et les médecins généralistes. «Se concerter est capital dans le polymédical mais aussi pour les personnes âgées qui restent à domicile ou qui résident en maisons de repos et en maison de repos et de soins, où beaucoup de patients prennent des traitements inappropriés, insiste Jean Macq. Lorsqu’un patient entre dans l’une de ces structures, il n’est plus toujours suivi par son médecin de famille (lire le témoignage par ailleurs). C’est souvent à ce moment-là que se prennent les mauvaises habitudes.»
L’étude de la MC montre pourtant que le médecin généraliste est largement disponible et qu’il garde un rôle central dans la vie des seniors: la plupart des personnes âgées entrent en contact avec lui une ou plusieurs fois au cours d’une année. En 2023, près d’un tiers des 65 ans et plus ont reçu une visite à domicile. Chez les plus de 85 ans, c’est même 74% de la population qui a vu son médecin. La proportion est également plus élevée pour les BIM (54%) et les personnes isolées (48%).
Un autre projet, intitulé Vidis, pour «Virtual Integrated Drug Information System», permet depuis fin 2023 aux médecins, dentistes, sage-femmes et infirmiers de consulter l’ensemble des prescriptions, y compris celles établies par d’autres prescripteurs. Les informations qui y figurent sont identiques à celles que le patient peut consulter sur le portail masanté.be à propos de son schéma de médication mais la plateforme n’est pas encore associée aux dossiers médicaux. «L’usage de Vidis est intéressant, par exemple, dans le cas où un patient se présenterait aux urgences et ne serait pas en mesure de détailler ce qu’il prend comme médicament», illustre Jean Macq.
Au même titre que les pharmaciens, les infirmiers auront à l’avenir un rôle plus important à jouer dans la sensibilisation au bon usage des médicaments. Dans les hautes écoles, des infirmiers se forment à la pratique avancée (IPA). Dans le cadre du suivi de leurs patients, ces infirmiers hautement qualifiés seront autorisés à partir de 2026 à prescrire certains médicaments, à demander des examens médicaux et à orienter le patient vers d’autres professionnels de la santé.
La Belgique reste un pays où certains médicaments sont considérés comme des supports au confort.»
Elise Derroitte
vice-présidente de la Mutualité chrétienne
30% du PIB en 2070
Dans son rapport 2024, le Comité d’étude sur le vieillissement, chargé d’analyser le poids budgétaire et social du phénomène sur les dépenses sociales, évalue à 30% du PIB la part des dépenses sociales liées au vieillissement en 2070, alors qu’elle se limite à 25,8% actuellement. Au même horizon, les pensions (13,7% du PIB actuellement) et les soins de santé (10,8% du PIB) représenteront selon les projections du comité plus de 80% de l’ensemble des dépenses sociales. Les 20% restants provenant de l’incapacité de travail et du chômage (3,1% du PIB), des allocations familiales et des autres dépenses sociales (2,4% de PIB).
Selon le SPF Santé publique, le pourcentage du PIB consacré aux soins de santé en 2022 (10,8%) est légèrement inférieur à celui de 2020 (11,3 %) et de 2021 (11,1 %), mais égale le niveau de 2019 (10,8 %). Il semble donc que les dépenses en 2022 se rapprochent à nouveau du niveau observé avant le début de la pandémie de Covid-19 en 2020. Ce pourcentage est également inférieur à celui de la France (11,9 %) et de l’Allemagne (12,7 %), mais supérieur à celui des Pays-Bas (10,1 %). En comparaison avec d’autres pays d’Europe occidentale, la Belgique se situe dans la moyenne.
Vous avez repéré une erreur ou disposez de plus d’infos? Signalez-le ici